O Ministério da Saúde, antes da criação do Sistema Único de Saúde (SUS), desenvolvia, com o apoio dos estados e municípios, ações de promoção da saúde e prevenção de doenças, quase que exclusivamente, com destaque para as campanhas de controle de endemias e de vacinação. Essas ações eram desenvolvidas sem nenhum tipo de discriminação com relação à população. Por meio de uma estratégia que buscou dar caráter universal à cobertura das ações de saúde, o Sistema Único de Saúde (SUS) começou a ser implantado, e se constitui de um dos maiores sistemas públicos de saúde do mundo. O SUS tende a garantir assistência integral e gratuita para a população.
Ao final desta aula, você será capaz de:
O Ministério da Saúde, antes da criação do SUS, com o apoio dos estados e municípios, desenvolvia quase que exclusivamente, ações de prevenção de doenças e promoção da saúde (MEDRONHO et al., 2008). Na área de assistência à saúde, o Ministério da Saúde apenas atuava por meio de alguns hospitais especializados nas áreas de tuberculose e psiquiatria, além da ação da Fundação de Serviços Especiais de Saúde Pública (FSESP), porém somente em algumas regiões específicas, especialmente, interior do Norte e do Nordeste.
Essa ação, denominada assistência médico-hospitalar, era prestada à parcela da população indigente, por meio de alguns municípios e estados, e também, principalmente, por instituições filantrópicas.
A grande atuação do poder público nessa área ocorria por meio do Instituto Nacional de Previdência Social (INPS), que passou a ser denominado, tempo depois, Instituto Nacional de Assistência Médica da Previdência Social (INAMPS), autarquia do Ministério da Previdência e Assistência Social.
O INPS foi o resultado da fusão dos institutos de aposentadorias e pensões (IAPs) de bancários, comerciários, industriários, dentre outras diferentes categorias profissionais organizadas. Posteriormente, desdobrou-se em Instituto de Administração da Previdência Social (IAPAS), Instituto Nacional de Previdência Social (INPS) e Instituto Nacional de Assistência Médica da Previdência Social (INAMPS). O INAMPS era responsável pela prestação de assistência à saúde de seus associados, o que justifica a construção de unidades de atendimento hospitalar e ambulatorial, e hospitalar, assim como a contratação de serviços privados em grandes centros urbanos, onde estava a maioria dos seus beneficiários.

Depois de mais de 25 anos de construção do Sistema Único de Saúde (SUS), debate-se o que fazer para lograr o sonho do direito à saúde, de todos e para todos. Sobre esse debate, leia o artigo “Direito à saúde: o Sistema Único de Saúde (SUS) está em risco?”. Segue o link para a leitura: <https://bit.ly/31JZ5J7>. Acesso em: 17 jun. 2019.

A assistência à saúde, desenvolvida pelo INAMPS, concedia benefícios apenas aos trabalhadores da economia formal, ou seja, aqueles com carteira assinada, assim como para seus dependentes. De maneira geral, não tinha o caráter universal. Por meio de suas Superintendências Regionais, INAMPS aplicava, nos estados, recursos para a assistência à saúde. Essa aplicação era, de certo modo, um pouco proporcional ao volume de beneficiários existente e ao de recursos arrecadados. Dessa forma, quanto mais desenvolvida era a economia do estado, com mais relações formais de trabalho, maior era o número de beneficiários, e, como consequência, maior era a necessidade de recursos para garantir a assistência a essa população. Geralmente, o INAMPS aplicava mais recursos nos estados das regiões Sudeste e Sul, pois eram os mais ricos.
Nessa época, com relação à assistência à saúde, os brasileiros estavam divididos em três categorias: os que tinham direito à assistência prestada pelo INAMPS; os que podiam pagar pelos serviços e os que não tinham nenhum direito.
Os recursos eram utilizados para custear as unidades próprias do INAMPS e, principalmente, para a compra de serviços da iniciativa privada.
Com a crise de financiamento da Previdência que, em meados da década de 1970, começa a se manifestar, o INAMPS adotou algumas providências que pudessem racionalizar as despesas. Assim, na década de 1980, começa, a adquirir serviços do setor público, como as redes de unidades das Secretarias Municipais e Estaduais de Saúde, inicialmente por meio de convênios. Apesar do financiamento do INAMPS destinar-se apenas para os seus beneficiários, a assistência à saúde prestada pela rede pública preservou o seu caráter de universalidade da clientela.
No final dos anos 1980, uma série de medidas foram adotadas pelo INAMPS, que permitiu a sua aproximação a uma clientela universal, sendo o fim da exigência da Carteira de Segurado do INAMPS, o que culminou na instituição do Sistema Unificado e Descentralizado de Saúde (SUDS) (CORDOBA, 2013).
Começou-se, a partir daquele momento, a se construir, no Brasil, um sistema de saúde com tendência à cobertura universal, antes da aprovação da Lei 8.080, que “Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes [...]” (BRASIL, 1990). A motivação para tal feito, por um lado, decorreu da crise crescente de financiamento do modelo de assistência médica da Previdência Social e, por outro, da grande mobilização política de centros universitários, dos trabalhadores da saúde e de setores organizados da sociedade, que constituíam o então denominado “Movimento da Reforma Sanitária”, no contexto da democratização do país.
Uma grande e primeira conquista do Movimento da Reforma Sanitária ocorreu em 1988: a definição na Constituição Federal, que, relativamente ao setor de saúde, define, claramente, a universalidade da cobertura do SUS.
O parágrafo único do Art. 198 determina que: “o sistema único de saúde será financiado, nos termos do art. 195, com recursos do orçamento da seguridade social, da União, dos Estados, do Distrito Federal e dos Municípios, além de outras fontes” (BRASIL, 1988). Isso é de extrema importância, já que em todo o país é debatido o financiamento do SUS, com ênfase na participação da União. Provavelmente, o papel do INAMPS no início do SUS foi um dos fatores determinantes desse entendimento. Em 7 de março de 1990, foi publicado o decreto nº 99.060, que transferiu o INAMPS do Ministério da Previdência para o Ministério da Saúde (BRASIL, 1990). Esse se constituiu de um significativo passo na direção do cumprimento da determinação constitucional de construção do Sistema Único de Saúde. Porém, foi anterior à Lei 8.080, que foi promulgada apenas em setembro do mesmo ano. A famosa Lei 8.080 instituiu o Sistema Único de Saúde, com comando único em cada esfera de governo, assim como definiu o Ministério da Saúde como gestor no âmbito da União. No Capítulo II – Dos Princípios e Diretrizes, Art. 7º, estabelece, dentre os princípios do SUS a “universalidade de acesso aos serviços de saúde em todos os níveis de assistência” (BRASIL, 1990). O Brasil passou a contar com um sistema público de saúde universal e único. O SUS é conceituado como o conjunto de serviços e ações de saúde, prestados por instituições e órgãos públicos federais, estaduais e municipais, da administração direta e indireta e das fundações mantidas pelo poder público, conforme a Lei Orgânica de Saúde de n° 8.080, instituída em 1990. Em 1988, a RSB conseguiu um importante passo na formação do SUS, fundamentado na Constituição Federal: normativas relacionadas ao setor de saúde, amparado pelas políticas públicas de saúde já existentes, com significativa melhoria em suas diretrizes operacionais, buscando abranger a todos que necessitassem do amparo governamental para o tratamento de enfermidades, com base no Artigo 196 da Constituição Federal que afirma que a saúde é direito de todos e dever do Estado (BRASIL, 1988).
Outra manobra que estava em consonância com a determinação constitucional para a implementação do SUS foi a transferência, do INAMPS, do Ministério da Previdência para o Ministério da Saúde, decretado em 7 de março de 1990 e publicado no Decreto número 99.060 (BRASIL, 1990).
Conforme a Lei número 8.080, o SUS deveria ser comandado, de forma única, nas diversas esferas do governo, definindo o Ministério da Saúde como principal gestor da União, seguindo a normativa descrita no Capítulo II – Dos Princípios e Diretrizes, Artigo 7, que endossa os princípios do SUS como a “universalidade de acesso aos serviços de saúde em todos os níveis de assistência” (BRASIL, 1990). Altera, ainda, a situação vigente no Brasil, que começou a contar com um sistema público de saúde único e universal.
O princípio fundamental que permeia o conjunto de leis e normas que constituem a solidez da base jurídica da política nacional de saúde, responsável pela criação e manutenção do SUS está exposto no artigo 196, da Constituição Federal de 1988, que afirma: “A saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso igualitário às ações e serviços para sua promoção, proteção e recuperação” (BRASIL, 1988). Esse artigo menciona o Capítulo II dos princípios e diretrizes do SUS como um programa universal de acesso aos serviços de saúde em todos os níveis de assistência.
Essa universalidade tende a ser o resultado final desse processo pautado nos princípios de saúde para todos, o ideal a ser alcançado. No entanto, são necessários programas de extensão e coberturas de serviços, para que o acesso seja feito de modo eficaz pela população em geral, desencadeando um processo de universalização, tornando o SUS, de fato, universal.
Outro princípio sancionado juntamente ao SUS é o da equidade: conjunto de ações e serviços com as complexidades de todas as variáveis existentes nos diversos tipos de casos, que asseguram que o serviço a ser prestado possa chegar até o cidadão, sem privilégios e sem barreiras. Perante o SUS, todo cidadão é igual e será, conforme suas necessidades, atendido até o limite do que o sistema de saúde puder oferecer para todos.
A equidade, nos últimos anos, tem sido o tema central dos debates acerca das melhorias propostas para o SUS, na procura por meios de se formarem ações para a conscientização da necessidade de se “tratar desigualmente os desiguais”, a fim de ampliar as chances de igualdade de sobrevivência para todos, visto que muitas desigualdades são injustas e esbarram, principalmente, nas barreiras sociais existentes.
O terceiro princípio que rege o SUS é o da Integralidade, que reconhece todo cidadão como uma parte importante de uma comunidade, determinando que as ações de promoção à saúde devam ser parte de um todo indivisível, não podendo ser compartimentalizado. As unidades prestadoras de serviço, com seus diversos graus de complexidade, formam, também, um todo indivisível, modelando um sistema capaz de prestar assistência integral, de forma eficaz, a todos que de fato precisem. O princípio da integralidade trata o homem como um ser integral, biológico e psicossocial, por um sistema de saúde também integral, voltado a promover, proteger e recuperar a saúde.
Existem princípios que regem a estrutura organizacional do SUS: a Regionalização e Hierarquização, que coordena as ações e o modo como os serviços devem ser organizados em níveis de complexidade tecnológica, distribuída numa área geográfica delimitada e pré-determinada, com a definição da população a ser atendida, resultando diretamente na capacidade de serviços prestados a uma determinada população; a Resolubilidade, que trata da resolução dos problemas até onde o programa seja capaz de resolvê-lo; a Descentralização, cujo objetivo é a distribuição de responsabilidades, tanto de funções como de ações, e de serviços dentro de diferentes camadas do governo, como o Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS), Conselho Nacional de Secretários de Saúde (CONASS), Comissão Intergestores Bipartite (CIB), que estabelecem pactos entre os municípios, com a coordenação da gestão estadual e Comissão Intergestores Tripartite (CIT), mediante acordo entre representantes do Ministério da Saúde, do CONASS e do CONASEMS.
A estrutura organizacional do SUS também compreende a participação direta do cidadão, por meio de seus representantes e amparados pela Constituição Federal, no processo de formulação de leis e ações em prol da saúde, além de execução, tanto federal quanto local; e a complementaridade do setor privado, quando, segundo a Constituição, os setores públicos não tiverem recursos para lidar com determinadas situações, o setor privado deverá ser contratado diante de três condições.
A primeira condição trata das normas públicas, que prevalecem sobre as particulares, celebrando um contrato firmado entre ambos os setores. A segunda condição assevera que a instituição privada precisa estar de acordo com os princípios básicos e com as normas técnicas do SUS, prevalecendo os princípios da equidade, universalidade e integralidade. E a terceira menciona que o serviço privado deve manter a mesma lógica de funcionalidade do SUS, seguindo seus conceitos organizativos.
O principal objetivo do SUS é atender à demanda da saúde pública em escala nacional, e promover ações para que se cumpra o princípio da dignidade humana previsto na Constituição Federal, que é o direito à saúde e à vida. Essas ações podem se alterar conforme situações de desigualdade, e é obrigatório o atendimento público a qualquer cidadão, sendo proibidas cobranças de dinheiro sob qualquer hipótese, conforme o Artigo 5°, I da Lei Orgânica de Saúde:
I - a identificação e divulgação dos fatores condicionantes e determinantes da saúde. Assim, para propiciar a redução do risco doença e outros agravos, o SUS deve identificar e divulgar os fatores condicionantes e determinantes da saúde.
II - a formulação de política de saúde destinada a promover, nos campos econômicos e sociais, a observância do disposto no § 1º do art. 2º desta lei; propiciam a prevenção, proteção e recuperação no campo da saúde, segundo o art. 5°, III da Lei Orgânica da Saúde:
III - a assistência às pessoas por intermédio de ações de promoção, proteção e recuperação da saúde, com a realização integrada das ações assistenciais e das atividades preventivas (BRASIL, 1990, on-line).
Conforme dispõe o SUS, é direito da pessoa ter atendimento adequado, no tempo certo, com qualidade, e com garantia de continuidade do tratamento. Para isso, deve ser assegurado
I - atendimento ágil, com tecnologia apropriada, por equipe multiprofissional capacitada e com condições adequadas de atendimento; II - informações sobre o seu estado de saúde, de maneira clara, objetiva, respeitosa, compreensível quanto a: a) possíveis diagnósticos; b) diagnósticos confirmados; c) tipos, justificativas e riscos dos exames solicitados; d) resultados dos exames realizados; e) objetivos, riscos e benefícios de procedimentos diagnósticos, cirúrgicos, preventivos ou de tratamento; f) duração prevista do tratamento proposto; g) quanto a procedimentos diagnósticos e tratamentos invasivos ou cirúrgicos; h) a necessidade ou não de anestesia e seu tipo e duração; i) partes do corpo afetadas pelos procedimentos, instrumental a ser utilizado, efeitos colaterais, riscos ou consequências indesejáveis; j) duração prevista dos procedimentos e tempo de recuperação; k) evolução provável do problema de saúde; l) informações sobre o custo das intervenções das quais a pessoa se beneficiou; m) outras informações que forem necessárias (BRASIL, 2009, on-line).


O artigo sugerido a seguir discute os significados e as implicações das mudanças introduzidas pela Política Nacional de Atenção Básica 2017, que promovem a relativização da cobertura universal, a segmentação do acesso, a recomposição das equipes, a reorganização do processo de trabalho e a fragilização da coordenação nacional da política. Leitura disponível no link: <https://bit.ly/31HYIip>. Acesso em: 17 jun. 2019.

Gestão e Financiamento do SUS
O financiamento do SUS é de responsabilidade dos três níveis de governo; em nível nacional, incumbe ao Ministério da Saúde; em nível estadual, o Secretário de Estado da Saúde (SES) é o articulador, e nas vias municipais, o Secretário Municipal de Saúde (SMS) é o encarregado, visto que, em 2000, foi aprovada a Emenda Constitucional 29 (EC-29), que determinava a vinculação de receitas dos três níveis para o sistema.
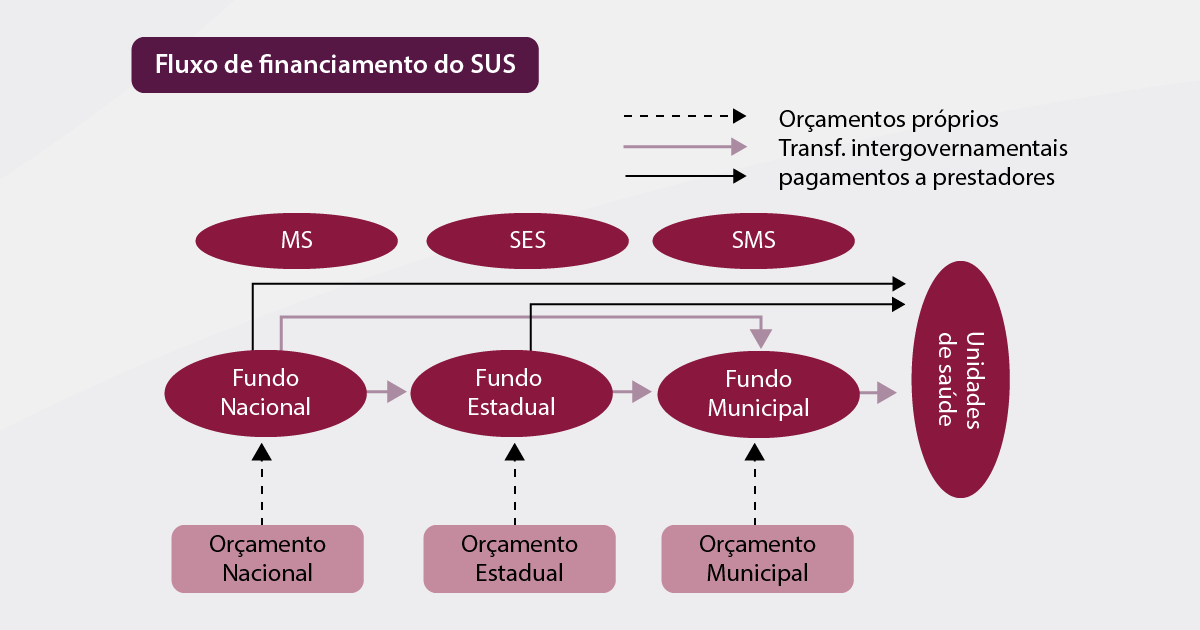
A Lei Orgânica de Saúde, no Artigo 15, estabelece três esferas governamentais da saúde dentro do Governo Federal: a direção nacional do SUS fica encarregada das ações de diversas vertentes como definir e coordenar os sistemas de redes integradas de assistência de alta complexidade, de rede de laboratórios de saúde pública, de Vigilância Epidemiológica e Vigilância Sanitária, e apoiar políticas de alimentação e nutrição (MEDRONHO et al., 2008); a direção estadual é incumbida de identificar estabelecimentos hospitalares de referência, promover a descentralização para os municípios dos serviços e das ações de saúde e gerir sistemas públicos de alta complexidade, de referência estadual e regional etc.; a direção municipal, cujas delimitações de ações são baseadas em estratégias como celebrar contratos e convênios com empresas do setor privado de saúde controla e avalia seu modo de operação, além de normatizar complementarmente as ações e serviços públicos de saúde no seu âmbito de atuação etc.
Essas ações necessitam de verbas advindas do governo, apontadas por meio dos dados e informações. Em agosto de 1994, o decreto de n° 1.232 instituiu mecanismos de repasse de cerca de 70% do total de recursos federais aos municípios e estados, por meio de transações feitas pelo Fundo Nacional da Saúde (BRASIL, 1994). Lembrando que existe a captação de recursos financeiros municipais e estaduais por meio de orçamentos próprios. Porém, o nível federal ainda é o maior responsável pelo financiamento do SUS.
Indiferentemente do governo, que executa o pagamento de seus funcionários, o SUS usa a mesma base de dados para serviços ambulatoriais, que é o Sistema de Informações Ambulatoriais (SIA), e outro para os serviços hospitalares, o Sistema de Informações Hospitalares (SIH). O Departamento de Informática do SUS (DATASUS) é o responsável pelo levantamento das informações relativas às internações financiadas pelo SUS, atuando de forma centralizada, utilizando-se de uma tabela de preços definidos pelo Ministério da Saúde, haja vista que os pagamentos das internações hospitalares e os serviços prestados são descentralizados para o nível de governo responsável pela sua gestão
Com a finalidade de seguir os princípios doutrinários do SUS, que estabelecem que a saúde é direito de todos, foram criados alguns projetos com caráter dinâmico, como o Programa Saúde da Família (PSF), diante da crescente demanda e exigência que o SUS tem que arcar com o aumento de nossa sociedade, abortar e suprir com eficiência e qualidade as necessidades do crescente número de pessoas dependentes e não dependentes do SUS.
O Programa Saúde da Família (PSF) surgiu em 1991, juntamente com o Programa de Agentes Comunitários de Saúde (PACS), que, em um primeiro momento, atuavam na região do nordeste brasileiro. Somente em 1994, o Ministério da Saúde começou a implantar as primeiras equipes do PSF, estruturadas como Equipes da Saúde à Família, tendo, como modelos de referência e atuação, os programas canadenses e cubanos, expondo, de fato, a importante atuação do Agente Comunitário de Saúde – ACS.
Nesses moldes, o PSF visava contribuir e fortalecer uma reorganização da Atenção Básica, favorecendo o novo modelo de formas assistenciais. Sua logística de funcionamento estava focada em proporcionar ações de promoção, prevenção, recuperação, reabilitação de doenças, além da manutenção da saúde da comunidade, ao ambiente físico e social daqueles que não poderiam dispor dos serviços prestados nas UBS. Esse processo objetiva ampliar as visões das reais necessidades e intervenções na sociedade por meio de assistência e orientação sobre saúde, com prestação de cuidados de enfermagem, supervisão e orientação sobre prestação de cuidados, territorializando e mapeando a comunidade vigente a cada equipe.
As equipes do PSF deveriam acompanhar, no máximo, 4 mil habitantes, por meio de visitas domiciliares e estabelecer vínculos, a fim de identificar e intervir em fatores que pudessem proporcionar problemas de saúde e situações de riscos.
As principais diretrizes do PSF buscam consolidar o enfoque multiprofissional, gerando maior integração de diferentes elementos dentro de uma mesma equipe, criando vínculos com a população por meio da presença do Assistente Comunitário de Saúde, que deveria realizar e definir o mapeamento de seu território de abrangência. Essa é uma estratégia para consolidar o SUS, reorganizando as práticas e intervenções em relação à saúde e redimensionando o molde de modelo assistencial.
O que de fato marcou o PSF foi a mudança de foco, que passou a ser a saúde e não mais a doença. No entanto, o desgaste desse sistema é inevitável, em razão de diversos fatores como mudança do perfil epidemiológico, em que as doenças infectocontagiosas são sobrepostas com relação às doenças crônicas, degenerativas ou não.
Uma nova estratégia seria extremamente viável do ponto de vista clínico e social, visto que o PSF já não supria mais as necessidades da população em geral. Era preciso uma nova abordagem, que pudesse se configurar aos padrões da sociedade atual, que constantemente passa por modificações e exigências em grandes demandas.

O artigo sugerido a seguir objetivou verificar a influência da atividade física sobre a qualidade de vida de participantes e não participantes de um Programa de Atividade Física, atendidos nas Unidades Básicas de Saúde da Família, no município de Campo Grande (MS). Segue o link para a leitura: <https://bit.ly/2WUA8XC>. Acesso em: 17 jun. 2019.

A Estratégia Saúde da Família (ESF) foi implantada no Brasil, juntamente com o Pacto em Saúde, em 2006, advindo do PSF, que deixou de ser programa e passou a ser uma estratégia permanente nas ABS. O ESF tem os mesmos princípios do SUS, caracterizando-se pela manutenção da vida, da saúde e dos serviços e assistências prestados pelos órgãos competentes. A implementação e expansão da ESF ficam incumbidas ao município.
Conforme a Portaria nº 648/GM, de 28 de março de 2006, a ESF deve
I. ter caráter substitutivo em relação à rede de Atenção Básica tradicional nos territórios em que as Equipes Saúde da Família atuam;
II. atuar no território, realizando cadastramento domiciliar, diagnóstico situacional, ações dirigidas aos problemas de saúde de maneira pactuada com a comunidade onde atua, buscando o cuidado dos indivíduos e das famílias ao longo do tempo, mantendo sempre postura proativa frente aos problemas de saúde-doença da população;
III. desenvolver atividades de acordo com o planejamento e a programação realizados com base no diagnóstico situacional e tendo como foco a família e a comunidade;
IV. buscar a integração com instituições e organizações sociais, em especial em sua área de abrangência, para o desenvolvimento de parcerias; e
V. ser um espaço de construção de cidadania (BRASIL, 2006, on-line).
Os objetivos da ESF visam à reorganização da atenção básica no país, conforme as metas do SUS Essa reorganização é considerada uma estratégia de expansão, qualificação e consolidação pelo Ministério da Saúde, por promover um remanejamento do processo de ações e serviços com maior potencial de aprofundar os princípios, diretrizes e fundamentos interventivos, ampliando os resultados positivos e criando um impacto no cenário nacional da saúde da população em geral, além de propiciar uma importante relação custo-efetividade-benefício.

Leia o artigo “A cobertura da estratégia de saúde da família (ESF) no Brasil, segundo a Pesquisa Nacional de Saúde, 2013”. O texto apresenta a cobertura da Estratégia Saúde da Família (ESF) estimada pela Pesquisa Nacional de Saúde (PNS), e uma comparação com dados administrativos e coberturas anteriores da Pesquisa Nacional de Amostras de Domicílios (PNAD). Texto disponível em: <https://bit.ly/2KsENye>. Acesso em: 17 jun. 2019.

As diretrizes da ESF, até então PSF, foram sancionadas em 1997, e são: caráter substitutivo, complementaridade e hierarquização; a descrição da clientela; cadastramento; instalação das unidades de Saúde da Família; composição e atribuições das equipes.
As ESFs possuem um amplo território de abrangência, fazendo-se necessária uma equipe multiprofissional composta de, no mínimo, um médico de família ou generalista ou um auxiliar ou técnico de enfermagem, um enfermeiro e agentes comunitários de saúde. Conforme a necessidade da população vinculada e cadastrada no sistema, outros profissionais da saúde poderão compor a equipe.

No artigo sugerido a seguir, intitulado “Contribuições e desafios da Estratégia Saúde da Família na Atenção Primária à Saúde no Brasil: revisão da literatura”, foi realizada uma revisão de literatura e análise de artigos segundo as dimensões: político-institucional, organizativa e técnico-assistencial. Texto disponível no link: <https://bit.ly/2Y2bENw>. Acesso em: 17 jun. 2019.

O Núcleo de Apoio à Saúde da Família (NASF) foi criado no ano de 2008 pelo Ministério da Saúde, com o intuito de apoiar e fortalecer a continuidade e integralidade da atenção básica, juntamente com a ESF. Profissionais de diferentes especialidades trabalham em conjunto com a equipe da ESF, ampliando o campo de abrangência de assistência básica proporcionado pelo SUS, garantindo a integridade física e mental das pessoas.
O NASF é formado por profissionais atuantes em diversas áreas específicas, como fonoaudiologia, fisioterapia, nutrição, educação física e psicologia, podendo haver a atuação especialistas de outras áreas, de acordo com a necessidade das famílias cadastradas no ESF.

Sugerimos a leitura do artigo “Estratégia do apoio matricial: a experiência de duas equipes do Núcleo de Apoio à Saúde da Família (NASF) da cidade de São Paulo, Brasil”. Os autores discutem como os profissionais do NASF desenvolvem seu trabalho, com ênfase na apropriação e incorporação do matriciamento no cotidiano das práticas. Segue o link para a leitura: <https://bit.ly/2WWm9FD>. Acesso em: 17 jun. 2019.

A proposta principal do NASF é a orientação e divulgação de informações pertinentes aos usuários sob seus os cuidados, desempenhando uma funcionalidade na qual cada contribuinte atua de forma específica, com o intuito de proporcionar um melhor acompanhamento e adaptação do ambiente para as necessidades da população.
São nove as áreas estratégicas que compõem o NASF: saúde mental; práticas integrativas e complementares; saúde da criança/do adolescente e do jovem; alimentação e nutrição; reabilitação/saúde integral da pessoa idosa; serviço social; assistência farmacêutica; saúde da mulher; atividade física/práticas corporais. A implementação dessas estratégias deve ser feita e gerida pelos gestores municipais.
As principais diretrizes do NASF estão interligadas com a Atenção Primária à Saúde (APS) e são: a educação permanente em saúde dos profissionais e da população; ação interdisciplinar e intersetorial; desenvolvimento da noção de território; promoção da saúde e humanização, ambas dependendo de recursos já condicionados à realidade brasileira como o Apoio Matricial, a Clínica Ampliada, o Projeto Terapêutico Singular (PTS), a Pactuação do Apoio e o Projeto de Saúde no Território (PST); integralidade, participação social, educação popular.
O NASF, por meio de ações, pode promover a inclusão social e desenvolvimento de uma qualidade de vida aceitável para pessoas com deficiência, por meio de atividades físicas e práticas corporais, como caminhadas, danças, orientações e sistematização para prática de exercícios físicos; práticas lúdicas, como gincanas esportivas e terapêuticas, possibilitando a formação de uma rede de apoio social e promovendo a participação do usuário em diferentes projetos sociais.
O NASF presta auxílio no aumento da capacidade de análise e de intervenção sobre necessidades de saúde, em termos clínicos, sanitários e ambientais. As mudanças sociais, culturais e econômicas que ocorreram no mundo de forma intensificada no século passado produziram alterações significativas para a vida em sociedade, que aumentaram os desafios relacionados à vida. A saúde, sendo uma esfera da vida, não permaneceu fora do contexto de mudanças. A transformação da sociedade é também a transformação da saúde.
Com base em definições constitucionais que regulamentam o SUS, foi proposta, pelo Ministério da Saúde, a Política Nacional de Promoção da Saúde, com a finalidade de enfrentar os desafios de produção da saúde, em um cenário que tem se tornado mais complexo. Entende-se, como promoção à saúde, um mecanismo de fortalecimento composto de redes de compromissos quanto à qualidade de vida da população, e a constante melhoria dos serviços prestados, com o intuito de acompanhar toda a transformação que a sociedade enfrenta.

A Estratégia Saúde da Família (ESF) tem o objetivo de promover qualidade de vida à população, assim como intervir em fatores de risco em saúde. Acerca das equipes do ESF e do Núcleo de Assistência à Saúde da Família (NASF), assinale a alternativa correta:
As equipes da ESF oferecem serviços de saúde por meio de ações de promoção da saúde.
As equipes do ESF são responsáveis por oferecerem serviços de saúde por meio de ações de promoção, recuperação, reabilitação prevenção e manutenção da saúde da comunidade.
As equipes do NASF prestam auxílio na diminuição da capacidade de análise e de intervenção sobre necessidades de saúde.
O NASF presta auxílio no aumento da capacidade de análise e de intervenção sobre necessidades de saúde, em termos clínicos, sanitários e ambientais. As mudanças sociais, culturais e econômicas que ocorreram no mundo de forma intensificada no século passado produziram alterações significativas para a vida em sociedade, que aumentaram os desafios relacionados à vida.
São seis as áreas estratégicas que compõem o NASF.
São nove as áreas estratégicas que compõem o NASF: saúde da criança/do adolescente e do jovem; saúde mental; reabilitação/saúde integral da pessoa idosa; alimentação e nutrição; serviço social; saúde da mulher; assistência farmacêutica; atividade física/práticas corporais; práticas integrativas e complementares, que devem ser implementadas e geridas pelos gestores municipais.
As diretrizes da ESF foram sancionadas em 2007.
As diretrizes da ESF, até então PSF, foram sancionadas em 1997, e são: caráter substitutivo, complementaridade e hierarquização; a descrição da clientela; cadastramento; instalação das unidades de Saúde da Família; composição das equipes e atribuições das equipes.
A equipe da ESF é composta de, no mínimo, dois médicos generalistas ou de família.
As equipes da ESF possuem um amplo território de abrangência, fazendo-se necessária uma equipe multiprofissional composta de, no mínimo, um médico generalista ou de família, um enfermeiro, um auxiliar de enfermagem ou técnico de enfermagem e agentes comunitários de saúde.


O Sistema Único de Saúde (SUS) foi criado pela Constituição Federal de 1988, regulamentado pela Lei número 8.080, de 1990. Trata-se de um sistema de saúde universal brasileiro. Sobre o SUS, assinale a alternativa correta:
O principal objetivo do SUS é atender à demanda da saúde pública em escala nacional, promovendo ações para que se cumpra o princípio da dignidade humana.
O SUS tem como objetivo principal atender uma demanda voltada, em escala nacional, à saúde pública, promovendo ações relacionadas à dignidade humana, como já é previsto na Constituição Federal.
b) O SUS não possui o dever de identificar e divulgar os fatores condicionantes e determinantes da saúde.
Não é dever do SUS identificar e divulgar os fatores que determinam e condicionam a saúde da população.
O SUS propicia a prevenção e a proteção no campo da saúde, mas não a recuperação da saúde.
É dever do SUS a formulação de política destinada a promover a saúde nos campos econômicos e sociais, assim como propiciar a prevenção, proteção e recuperação no campo da saúde, segundo o art. 5°, III da Lei Orgânica da Saúde.
São dois os princípios do SUS: equidade e integralidade.
Os princípios que conferem legitimidade ao SUS são a universalidade, a integralidade e a equidade.
O financiamento do SUS é de responsabilidade do Ministério da Saúde e da Secretária de Estado da Saúde, apenas.
O financiamento do SUS é de responsabilidade dos três níveis de governo: em nível nacional, incumbe ao Ministério da Saúde; em nível estadual, o Secretário de Estado da Saúde é o articulador, e nas vias municipais, o Secretário Municipal de Saúde (SMS) é o encarregado, visto que, em 2000, foi aprovada a Emenda Constitucional 29 (EC-29), que determinava a vinculação de receitas dos três níveis para o sistema.

Um dos maiores e mais complexos sistemas de saúde pública do mundo é o SUS, e abrange os atendimentos simples e os mais complexos. Desse sistema fazem parte a atenção primária, secundária e terciária da saúde. Após sua criação, proporcionou o acesso universal, integral e igualitário a toda a população brasileira. Em razão da sua expansão e aumento da população brasileira, principalmente da mais velha, desenvolveram-se a ESF e o NASF, compostos de equipes multiprofissionais, para a melhoria e aumento do atendimento às comunidades.
Nesta aula, você teve a oportunidade de:
Aula Concluída!
Avançar